夜20時まで
診療
中野駅直結
徒歩2分
デッキ直結
2階
当院の特長
- 中野駅直結の歯医者「西原デンタルオフィス」TOP
- 当院の特長
中野にて30年以上、
豊富な経験に裏打ちされた治療
中野駅直結の歯医者「西原デンタルオフィス」は、中野に開業した30年以上経ちます。長い実績と経験を持つ院長、先進的な治療に詳しい副院長など、さまざまな特性を持つ歯科医師が協力し合いながら最適な治療を行います。
複数の歯科医師が
特長を活かすことで最適な診療が可能に

当院には、複数の歯科医師が在籍しています。それぞれが専門性や得意分野を持っているので、患者さまに合わせた治療が可能です。たとえば、院長の豊富な経験による治療が適することもあれば、新しい世代の副院長が導き出す治療が適していることもあります。それぞれの歯科医師が、異なる専門性や得意分野を活かした視点で患者さまのことを考えるからこそ、幅広い治療の選択肢が生まれるのです。
このように、当院では多角的な視点からベストな治療方針をご提案し、患者さまと相談したうえで最善の治療を決定・ご提供します。
中野で30年以上、
患者さまとともに歩んできた
「院長 西原英志」

当院の院長は、丁寧な対応と誠実な治療を心がけ、中野で30年以上、歯科医療に従事してきました。こうして中野で歯医者を続けてこられたのは、患者さまからいただいた信頼・感謝、そして笑顔のおかげだと考えています。
歯科医師にとって、自分の行った治療が正解であるかどうかは、患者さまが教えてくださいます。たくさんの患者さまからお話を伺ってお悩みの根本を理解するように努め、最終的にご提供した治療が正解かどうかを、笑顔や信頼という形で教えてくれるからです。
また、患者さまの多様なご要望にお応えすることは、歯科医師としての成長の糧となります。これからも診療を通して、患者さまからたくさんのことを学び、さらなる研鑽と経験を活かした治療のご提供をしていきます。
1984年から運営する
スタディーグループでの活動を
治療に活かす
院長は、1984年にスタディーグループ「DFC」を発足し現在まで運営しています。DFCは、自分の行った症例について発表し、他のメンバーで良かったところや改善点、疑問点などを議論する研鑽の場です。経験ある中堅と若手でグループを組んで発表し合うなど、世代や経験の壁を超えて意見を出し合って、レベルアップを図っています。他の歯科医師から意見を聞くことは、自分の治療が正解だったのかだけでなく、次の治療につなげて改善するきっかけになります。こうしたDFCの活動を続けてきた実績・経験は、当院でももちろん活かしています。
若い世代の患者さまの気持ちにお応えする
「副院長 西原宏軌」
副院長は、審美治療やセラミックを用いた補綴治療を得意にしています。見た目だけでなく、他の歯との馴染みや噛み合わせ、歯ぐきとの相性など、お口全体を診て治療することを心がけています。見た目と機能性の両立は患者さまの心身のバランスも整えることにつながり、より健康的で美しさ長持ちするためです。
また、副院長は院長よりも世代が若いということもあり、若い患者さまの気持ちをより深く理解できる歯科医師です。たとえば近年は、審美系の治療が身近になったこともあり、お子さまの歯並びを心配される親御さまが増えてきました。そうした方へより良いご提案ができるように、気持ちに寄り添って丁寧な対応をします。
先端設備を積極的に導入して
精度の高い治療に活かす
再発リスクをできる限り減らすためには、治療の精度がポイントです。当院では、患者さまへより精度の高い治療をご提供するために、先端設備を積極的に導入しています。
また、ただ新しい設備を取り入れるのではなく、機器・器具の知識を学び、技術の研鑽を怠りません。このように、新しい設備を積極的に取り入れて機器の特性を最大限に活かすことで、再発を防ぐ精度の高い治療を行っています。
個室オペ室
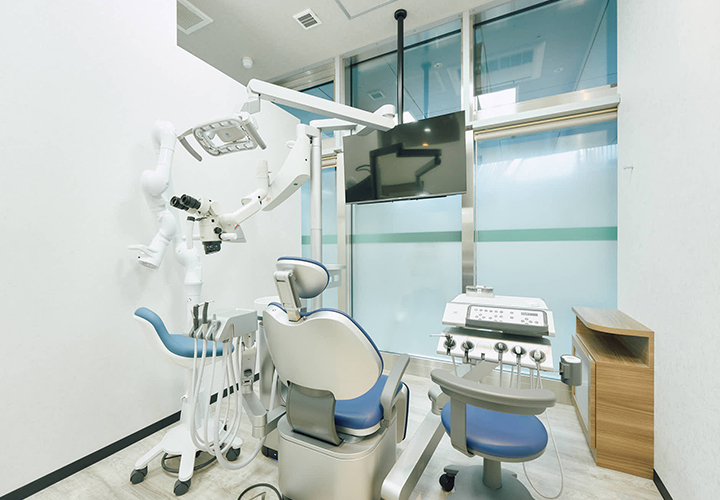
インプラント治療や根管治療など、高度な治療を行うために個室のオペ室を用意しています。オペ室にはマイクロスコープをはじめ、高度な治療に必要なさまざまな機器・器具が揃っています。また、広いつくりの個室なので、リラックスした状態で治療に臨むことが可能です。
マイクロスコープ
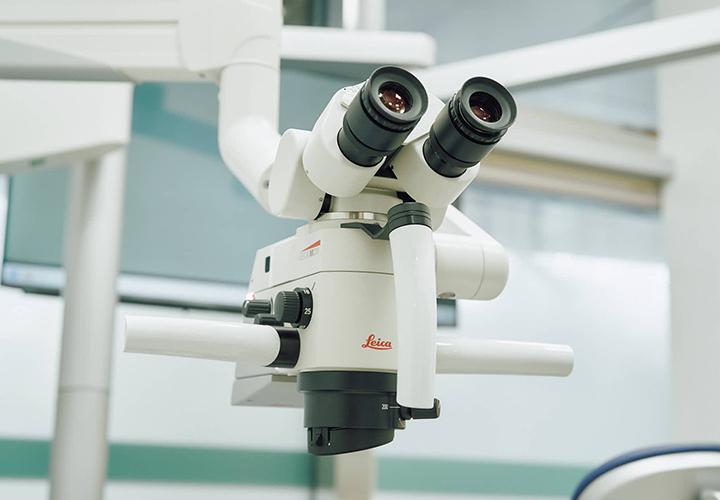
3~20倍まで患部を拡大し、明るく照らせる歯科用顕微鏡です。お口の中にある歯の中はとても狭く暗いため、肉眼でははっきり見えません。しかしマイクロスコープならば、明るく照らして拡大視野で患部を確認できます。肉眼では見えない細かい部分も把握し、一つひとつの処置を確実に行えます。
歯科用CT
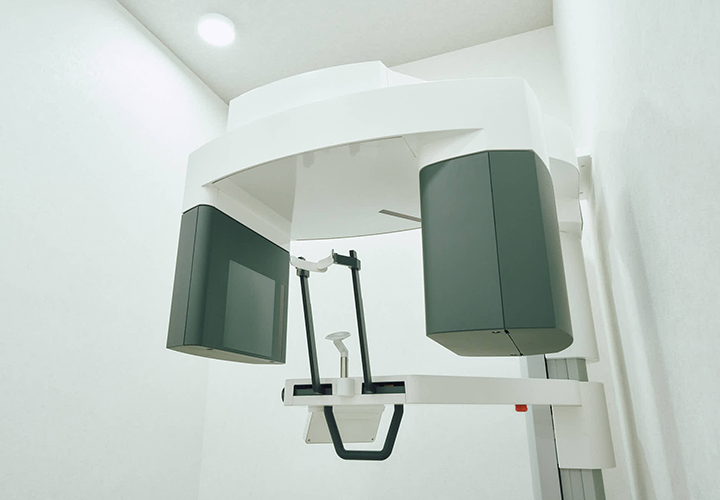
3Dで立体撮影できる機器で、従来のレントゲンでは分からなかった詳細情報を得られます。歯や歯ぐきの状態だけでなく、あごの骨の状態、血管や神経の位置まで正確に把握できます。こうした情報は精密・正確な診断と、安全で精度の高い治療につながります。
口腔内スキャナー

小さなカメラでスキャンするだけで、お口のデータを採取できる機器です。従来のシリコン材による型採りは時間がかかり、嘔吐反射が出てしまうことがあります。しかし、光学スキャンはとても短時間で患者さまへの負担がかかりません。また、従来の型採りより精確なデータを採得できます。
口内環境を把握する
~だ液検査~

患者さまの虫歯・歯周病のリスクを把握する検査です。専用の機器を用いて5分ほどで完了する検査なので、すぐに結果をフィードバックして共有いたします。医院によっては、肉眼や勘だけに頼るところもありますが、正確性に欠けてしまいます。
そこで当院では、肉眼と専用機器を併用することで、より詳細にお口の環境やリスクを把握し、より質の高い病気予防や再発防止を行っています。
上顎に長い遊離端欠損を抱えた症例の22年経過
初診は1995年12月、「昨日より右下の歯がズキズキする」と言ってご来院された、アルゼンチンとのハーフの女性患者さんです。今までにアルゼンチンでも暮らしたことがあり、日本人のように曖昧なところはなく、Yes/Noがはっきりしていらっしゃる方です。
開業した翌年に来院された方で、私(院長)は36歳の時でした。
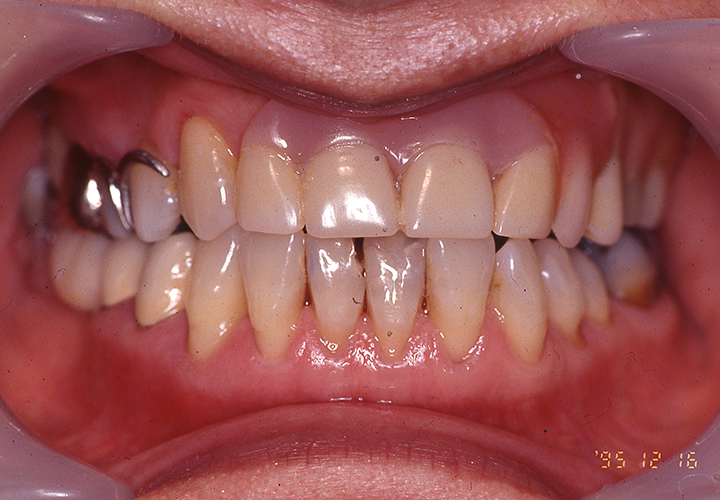
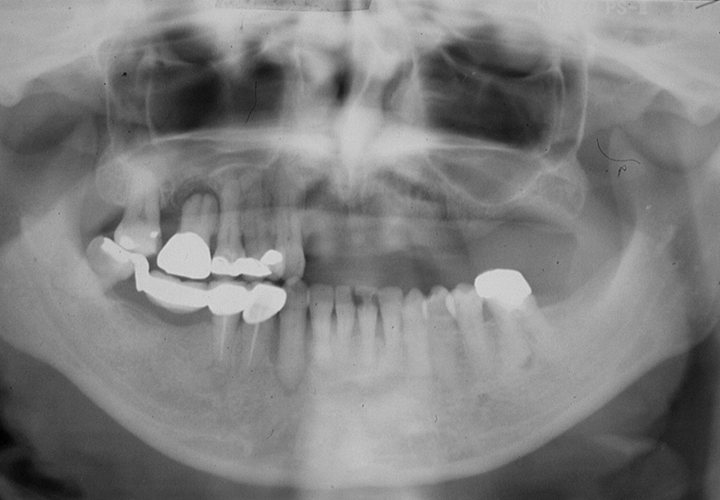
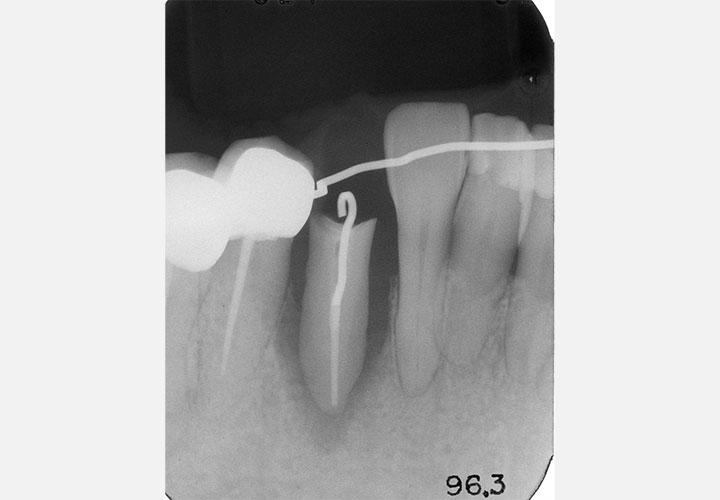
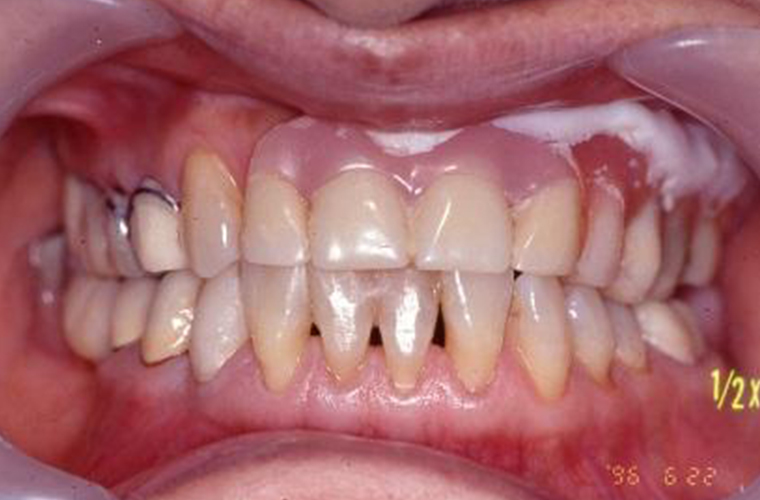
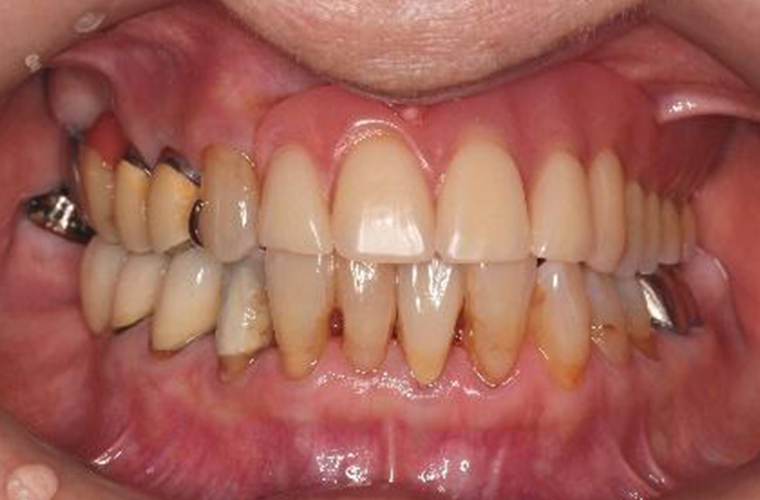
初診時
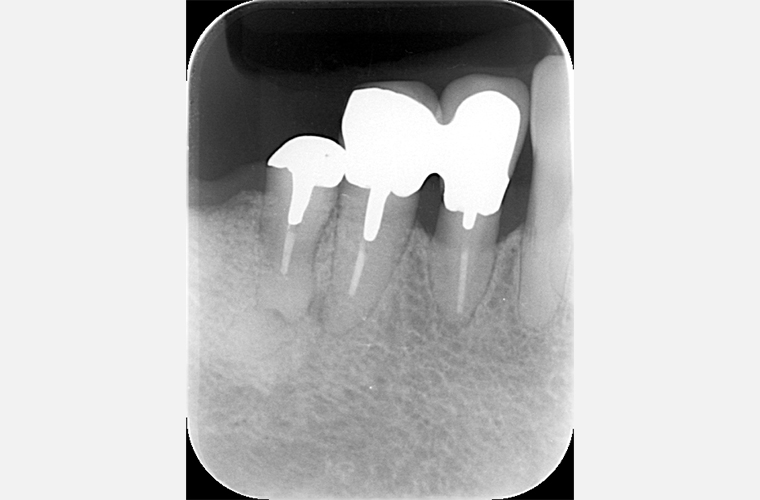
初診時の正面観とパントモレントゲン写真です。プラークコントロールはさほど悪くありませんが、Eichner B-3(歯数、咬合支持数による、咬合支持の喪失の程度の分類です。B群は3軍ある中等度にあたります。)で、上顎に#12から#27に及ぶ長い遊離端欠損(奥にもう歯がない状態)を抱えています。
40歳代でこれだけの欠損はアルゼンチンでの歯科治療の既往が可能性と考えられます。
左側の咬合支持を長期に守り、義歯(入れ歯)の安定を図ることを目標に治療を進めることになりました。
咬合平面の乱れは少なく、顎堤吸収(入れ歯を支える顎堤という顎の土手部分が吸収されなくなっていくこと)もさほど認められませんが、咬合高径(中心で噛んだときの上下顎間の垂直的距離のこと)がやや低下しているようにも見えます。
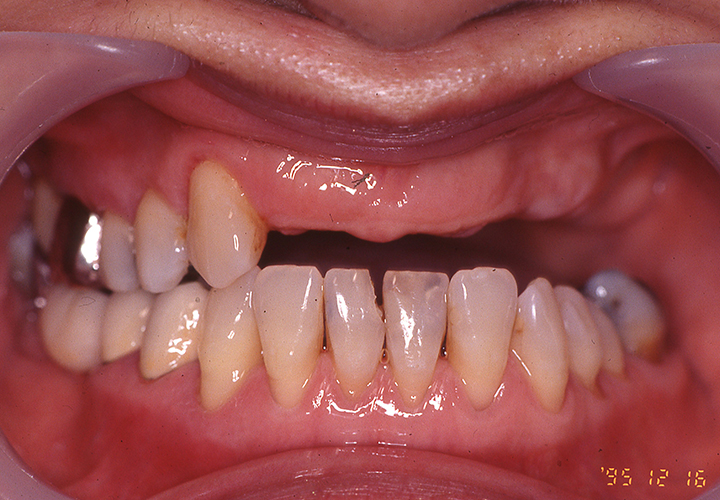
上顎には修理を繰り返したとみられる義歯(入れ歯)が装着されていまするが、患者さまの不満はそれほどありませんでした。主訴として痛みが出ていたのは#48の歯髄炎(歯の神経まで虫歯が進行し痛みが生じている状態)によるものでした。
まずは痛みへの対応と、歯周基本治療を進めながら全顎的な対応についても患者さんと話し合いを重ねました。
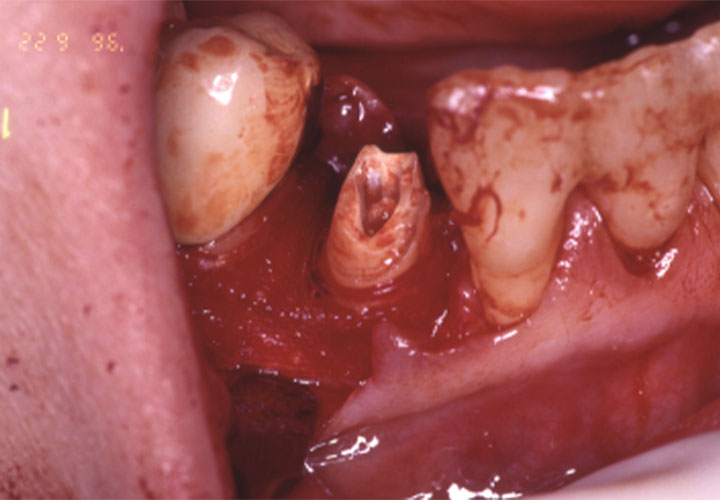
治療について、同意をいただけましたので、保存が危ぶまれた#43の根管治療(痛み原因であった歯の根・神経の治療)後に歯の挺出(根の周りを治療するために歯を引っ張り出す)を行い、GTR法(ガイドアー)による歯周再生療法を試みました。
通常は、外科処置後に歯の移動を行う事が多いが、歯肉を歯冠側にもってきたかったのと、確実なデブライドメント(歯と歯ぐきの間に埋まったプラークを取り除く)を行いやすくするため、先にMTM(クリーニングプログラム)を施しました。
術後
| 3か月後 | 5か月後 | 3年後 | ||
|---|---|---|---|---|
|
上述した手術の3か月後の写真です。 |
5か月後 |
5か月後のレントゲン写真です。骨の再生が認められます。 |
3年後 |
3年後のレントゲン写真です。骨のレベルは安定しています。 |
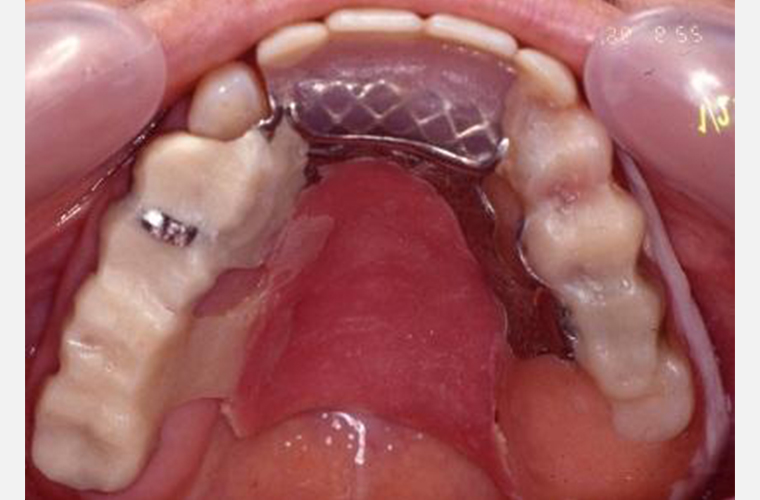
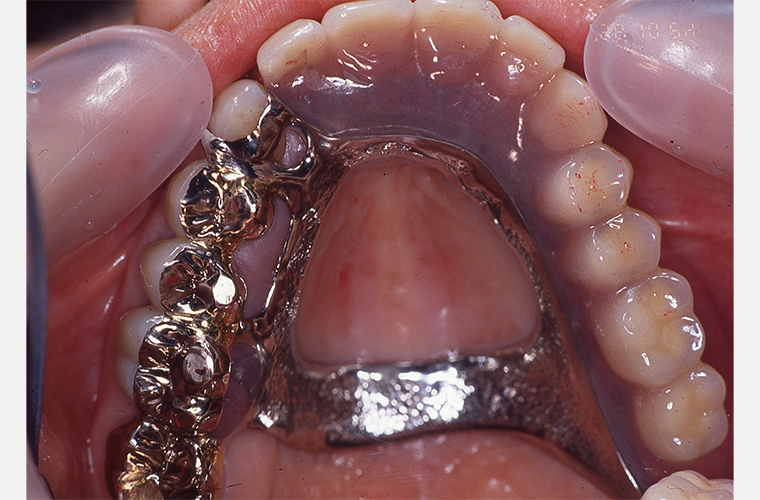
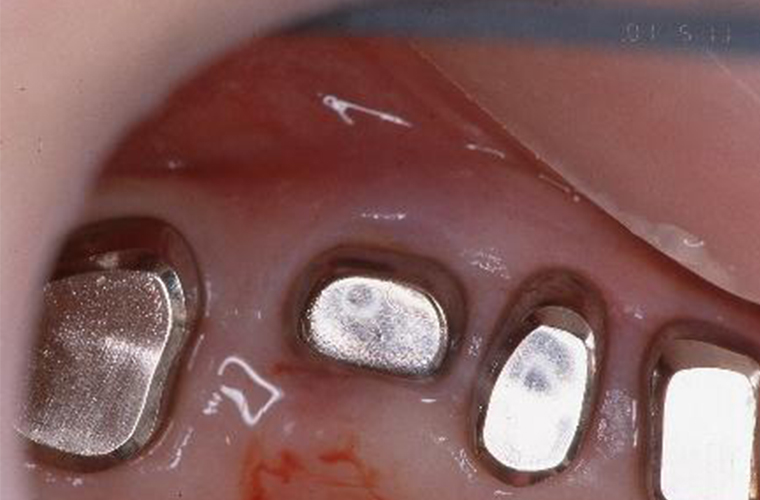
上顎においては#14、#15、#17支台のコーヌスデンチャーの方針で、生活歯の支台歯に仮内冠(筒のような支えになる柱)を装着し、これまで使用していた義歯(入れ歯)を修理しながら、患者さまと装着感を確認します。
なお、#16(上の歯の奥歯)は予後が不安のため口蓋根(大きい歯の根)を抜いた後、頬側に残った根はオーバーデンチャーの支台としました。
入れ歯の製作
(コーヌスデンチャー)
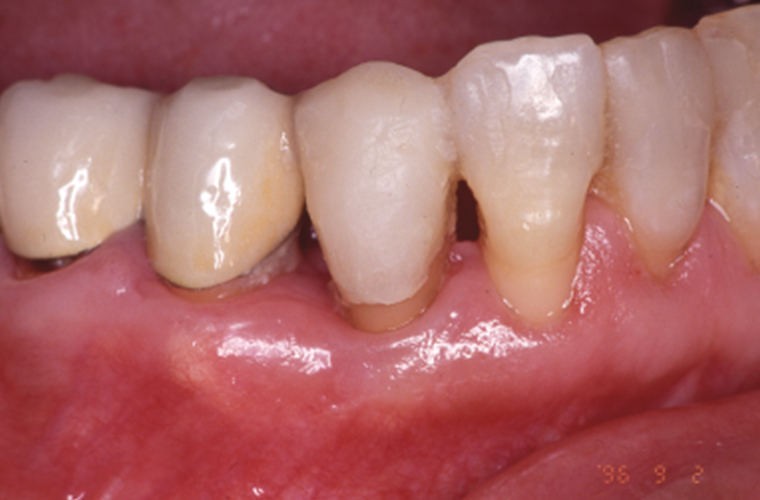
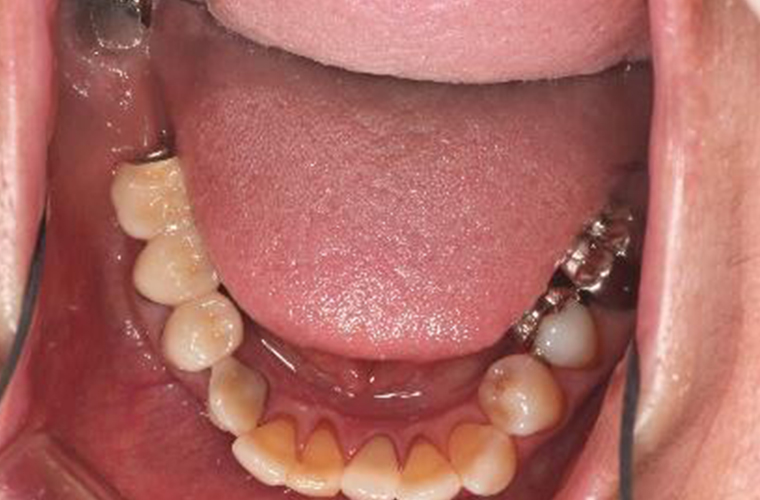
初診のご相談からおよそ1年後、1996年10月の写真です。
上顎コーヌスデンチャーを装着しています。#13を削ることに関しては患者さまにご同意を得られなかったため、手つかずの天然歯でした。そのため、そのままクラスプを掛けることとした。また、仮の入れ歯では、歯がない奥歯を長く抱えるため口蓋(上あごの舌が当たる部分)にレジン(プラスチック)を添加してみましたが、どうしても発音が出来ないとの事で無口蓋に変更しました。
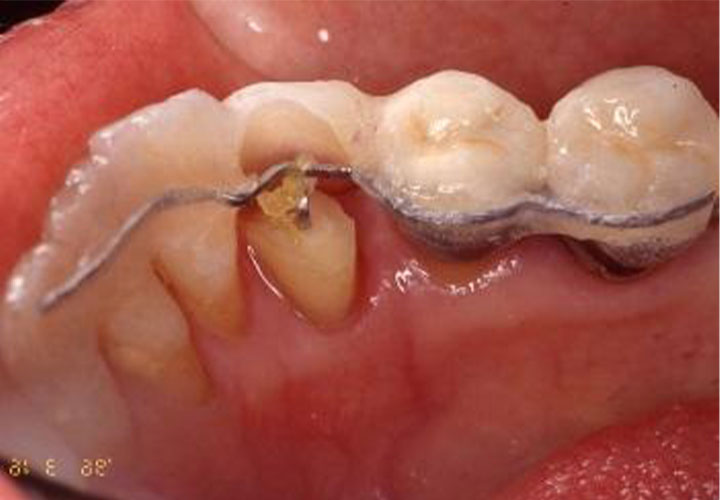
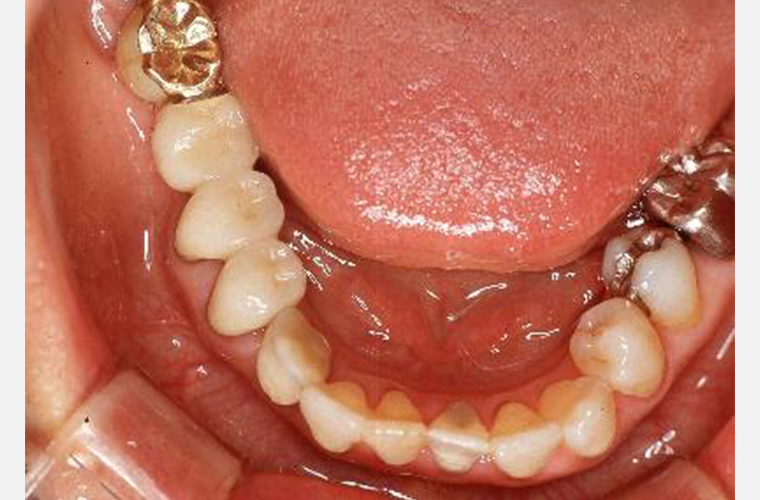
上顎義歯(入れ歯)セットより3年遅れて、下の歯の治療を行います。#43は単冠(1歯全体を補った被せもの)で、臼歯部は8・7・6・5・4のブリッジで修復します。
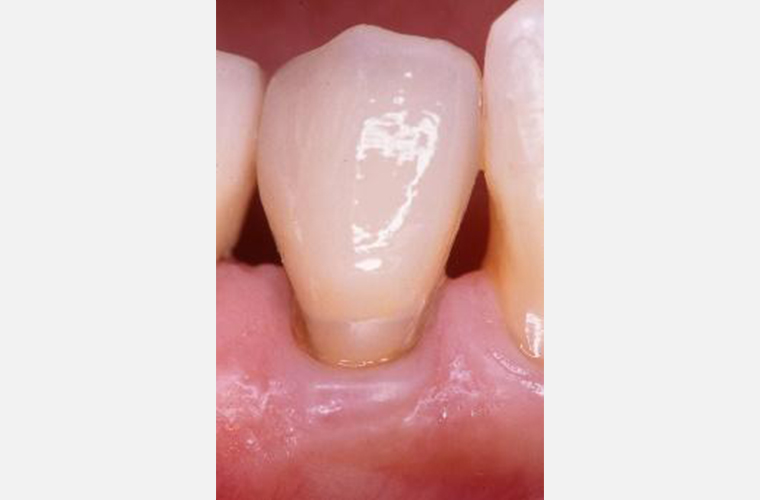
唯一天然歯と噛みあっている#43の再生療法の経過は、安定が見られます。
上の画像は、義歯のセットから5年後です。
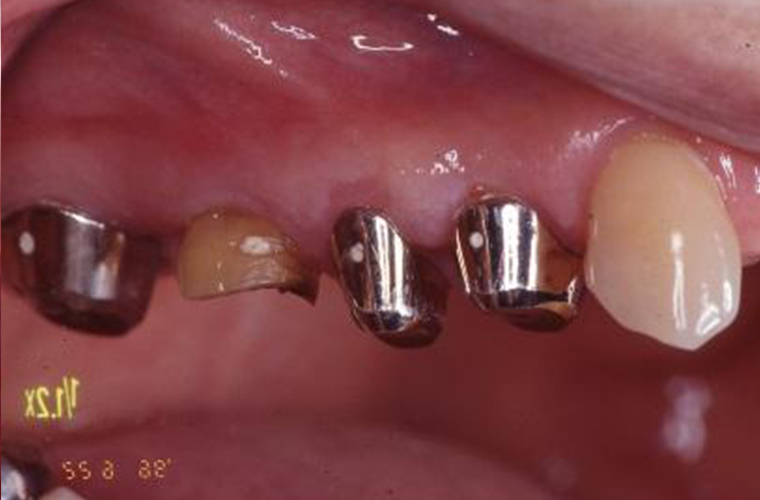
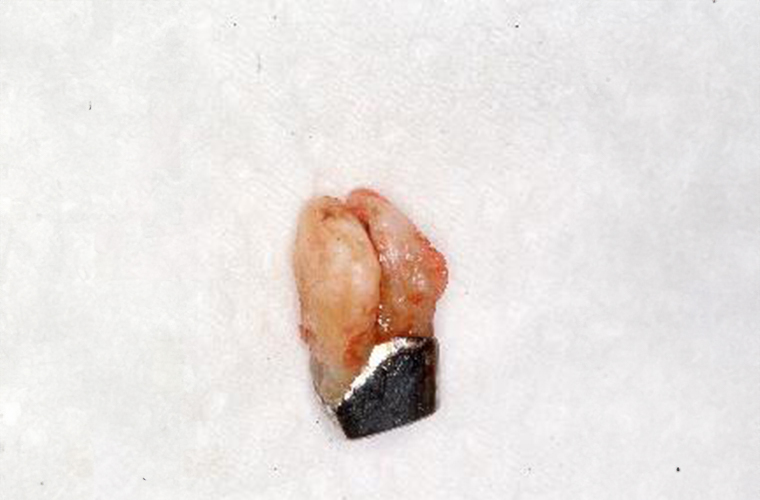
初めからなかなか難しい状態でした。オーバーデンチャーの支台として、頬側の歯の根を残していた上顎の奥歯は、抜歯することになりました。
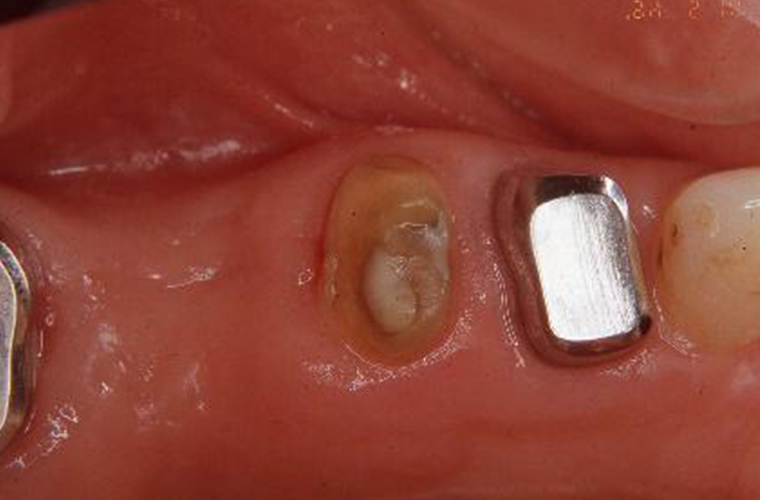
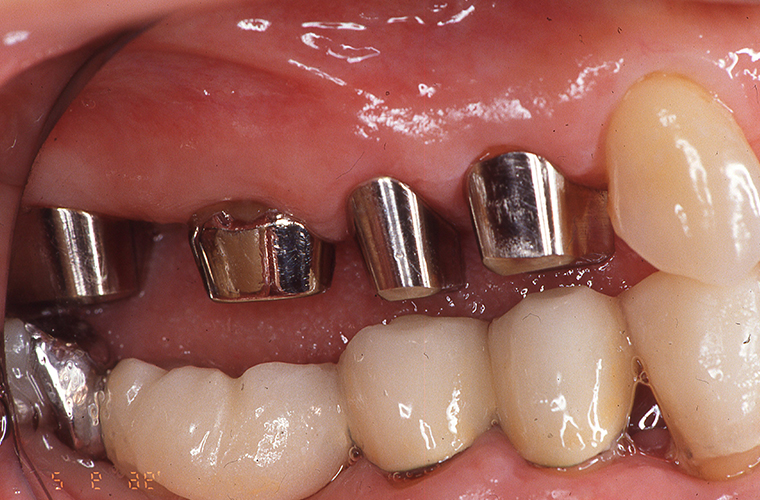
2004年の2月は、上記で抜歯した歯の隣(#15)の内冠(ブリッジの支えになっていた支台歯に被せる薄い金属冠)が外れましたが、再セットしました。
1997年には#17も再セットを施していました。
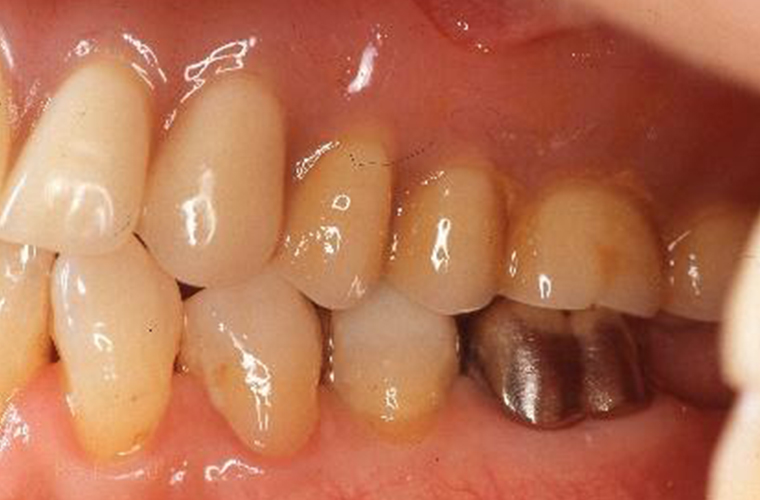
2005年3月、義歯セット9年後の写真です。上顎外冠の咬合面メタルは、かなりたたかれているように見えます。#31、#43のポーセレンはすでに破折が認めれます。
9年間に渡る治療で#16(上の奥歯)1歯を失い、歯肉の退縮を認めらましたが、支えとなっている歯とブリッジ・入れ歯の位置関係及び咬合関係は安定し、機能的にも問題はなく過ごしていただいています。
10年間のメインテナンス後、間が空いて再来院
義歯(入れ歯)セット後、10年間は、何とか1年に1~2回のメインテナンスに応じていただいていましたが、2005年を最後に転居されご連絡が難しくなりましたが、2015年10月に右下ブリッジの破折脱離で再来院されました。
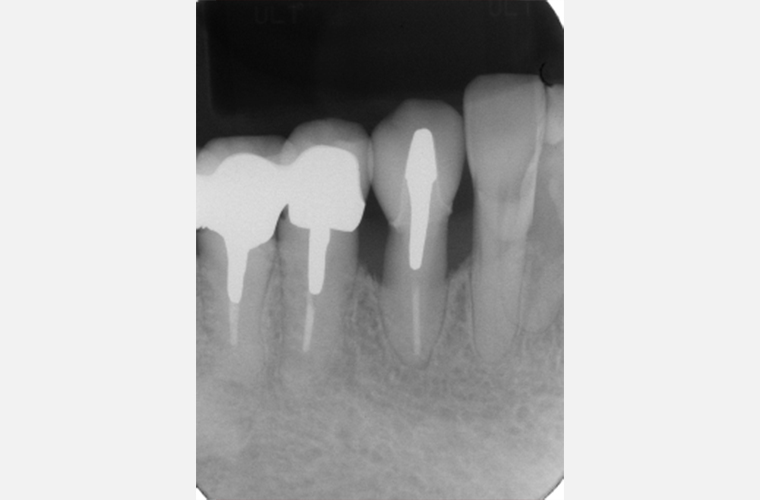
#45(右下の真ん中あたりの歯)には、噛んだときの痛みと舌側の5㎜程度のポケット(歯と歯ぐきの間)の存在から、のちの抜歯も考慮し、コーピング(支台歯を被覆する土台)として保存することとしました。
また、#43のポーセレン破折もあり、#43連結冠を装着し陥入型の義歯で補綴しました。
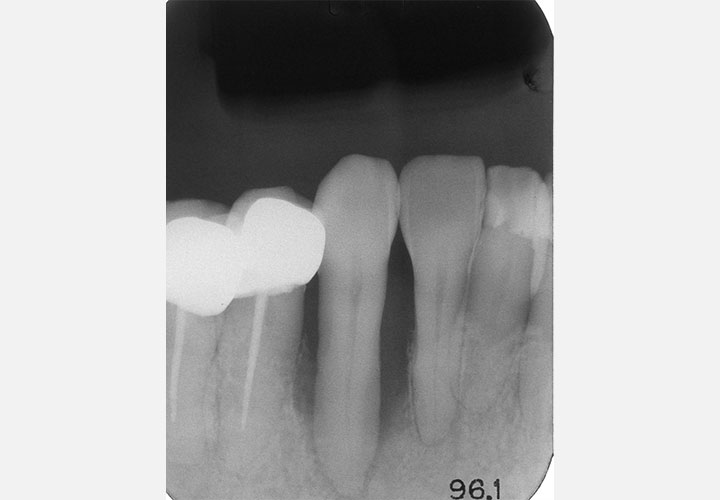
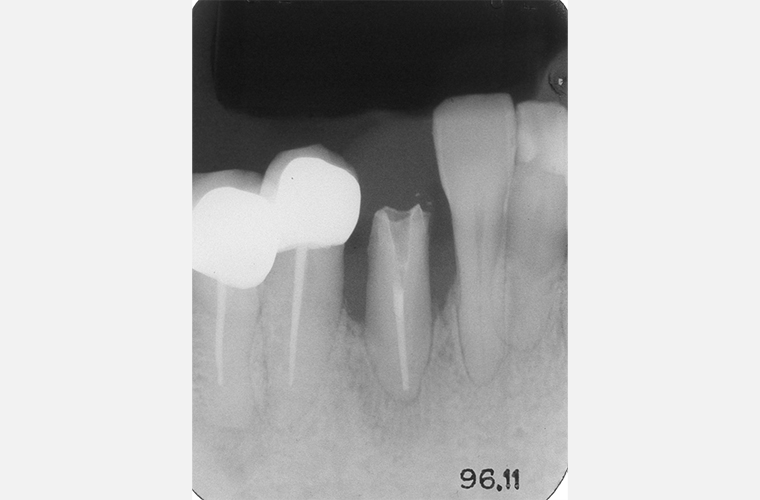
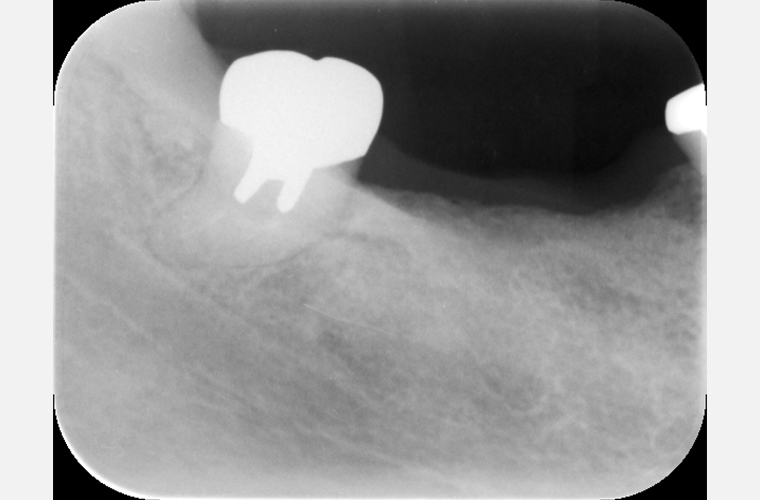
#43、#44、#45、#48のレントゲン写真(2017年12月撮影)です。右下の補綴変更は余儀なくされましたが、再生療法を施した#43の骨レベルは安定しています。
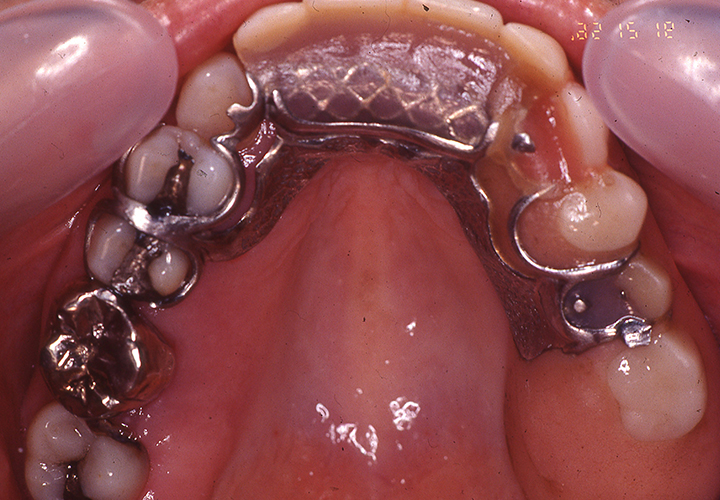
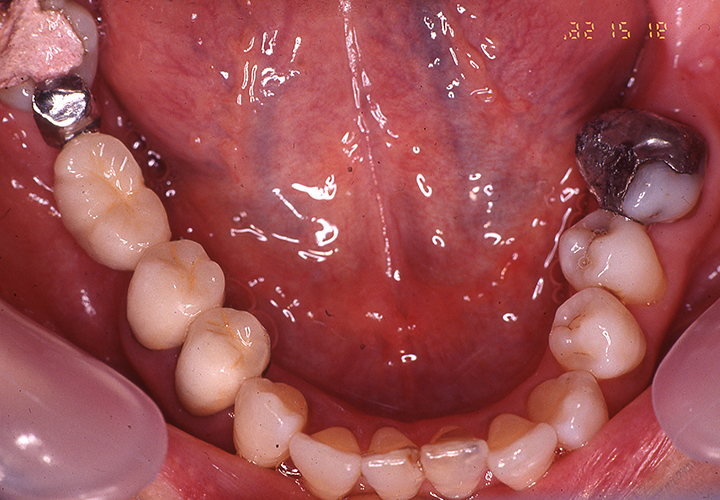
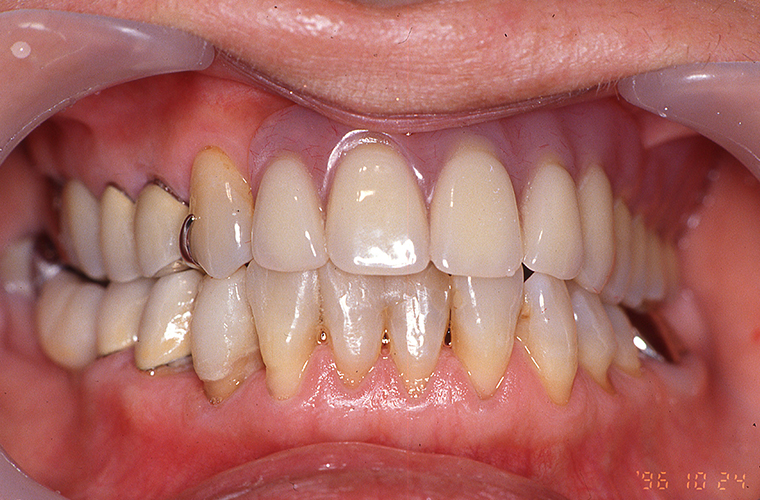
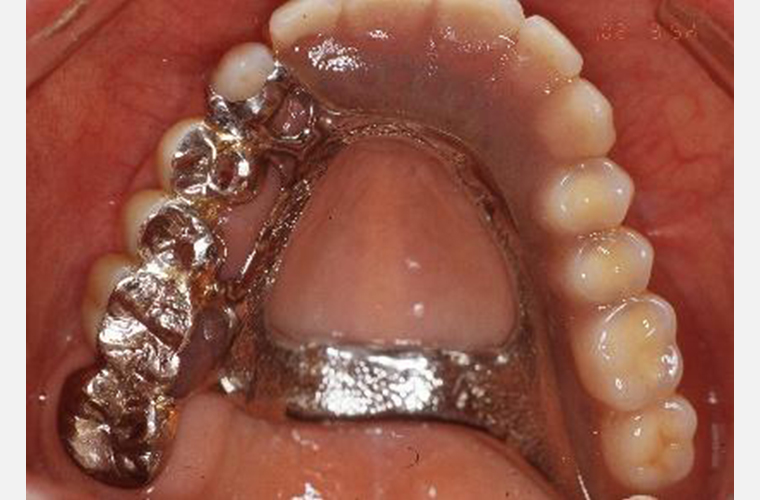
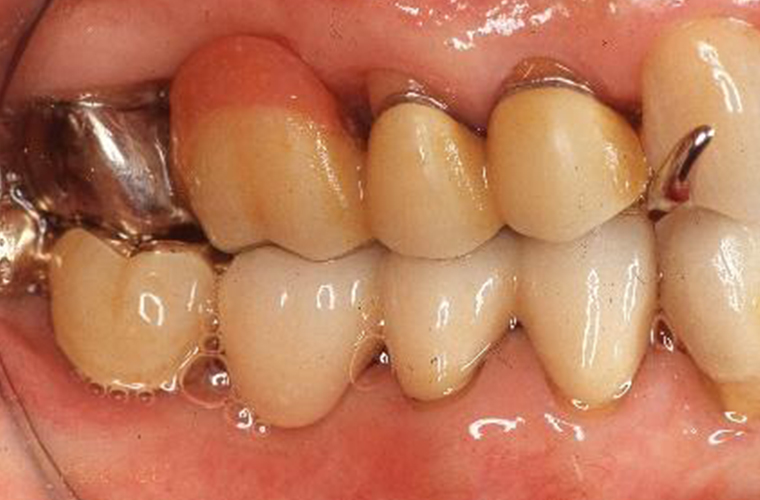
義歯装着22年後
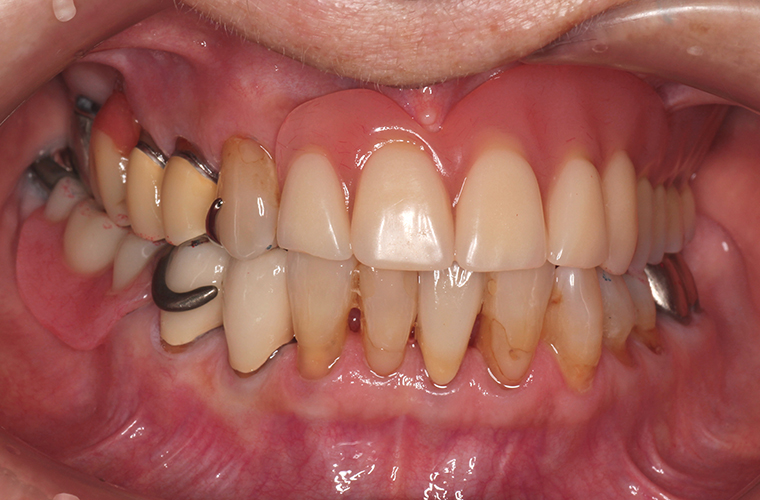
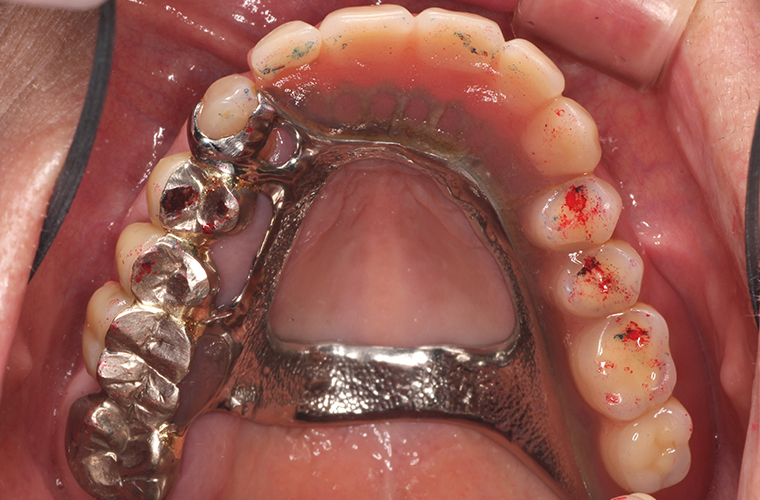
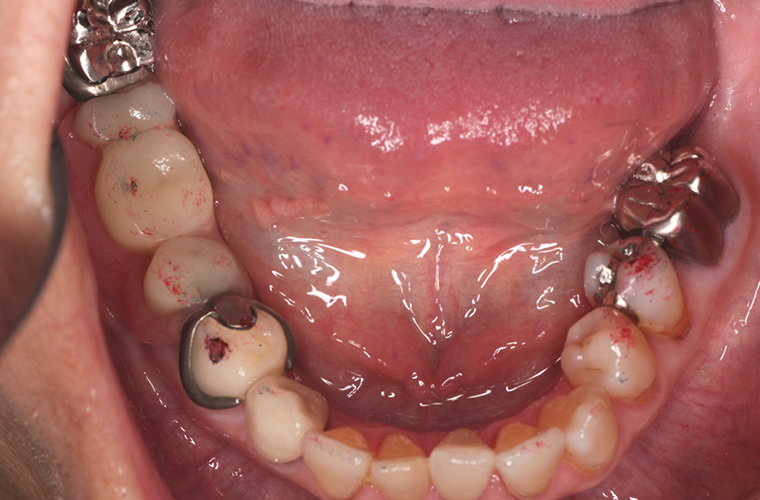
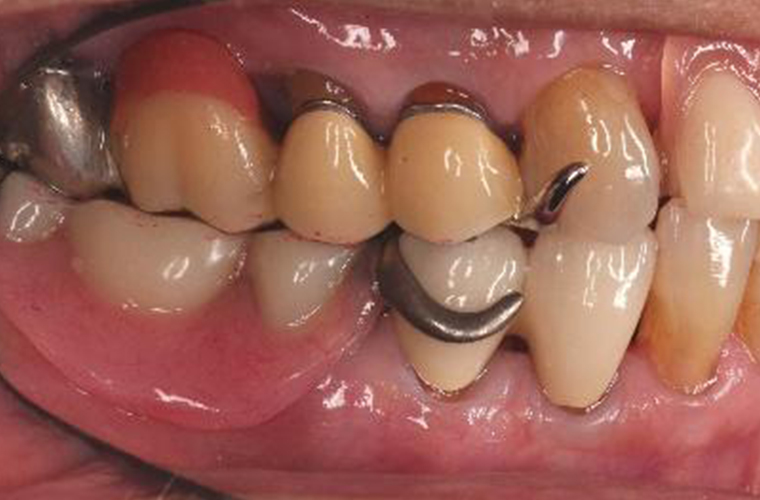
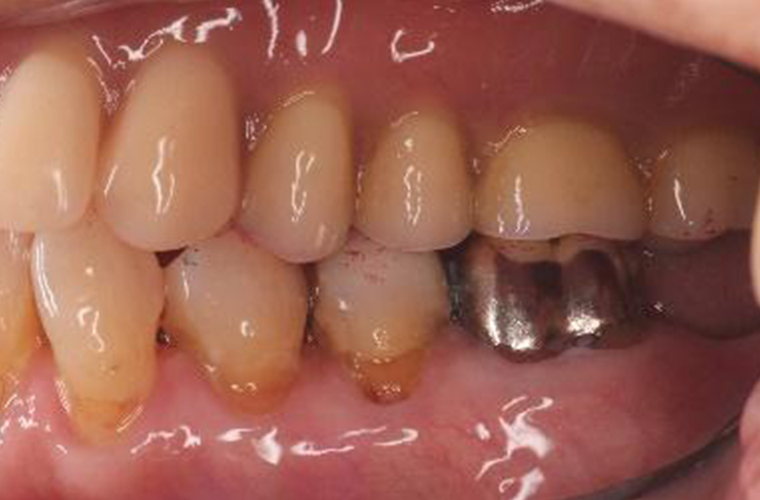
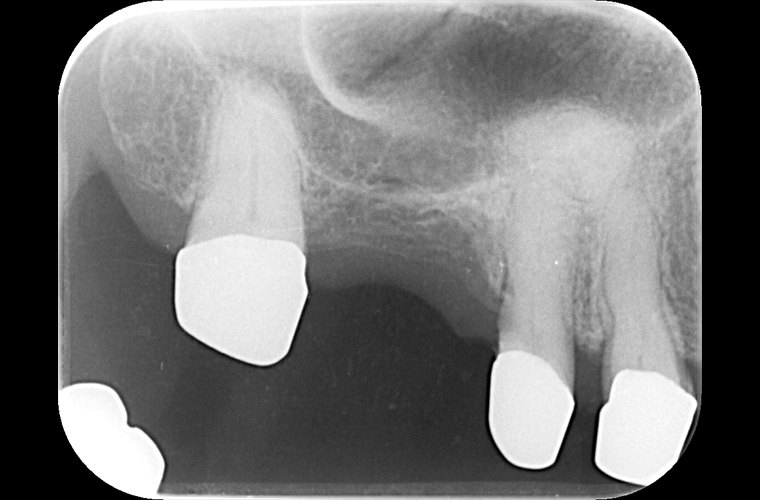
義歯装着22年後(2018年10月)の口腔内写真とレントゲン写真です。
#16の抜歯、内冠脱離、歯周組織の変化はあったものの大きな修理もなく機能的にも問題もありません。下顎はブリッジの破折に伴い、修理及び補綴の変更を強いられましたが、適応症とは言い難いコーヌス義歯装着後22年間で喪失歯は#16の1本のみでした。
メインテナンスの10年間のブランクもありましたが、これもひとえに、患者さんのプラークコントロールが良好なことと、悪習癖のない咬合力に救われたのではないかと思っています。
| 診断名 | 上顎左側長い遊離端欠損 |
|---|---|
| 患者さまの主訴 | 右下の奥歯がズキズキする |
| 治療内容 | 上顎にコーヌスデンチャー装着 |
| 患者さまの年齢 | 49歳 |
| 患者さまの性別 | 女性 |
| 治療期間 | 2年 |
| 治療にかかった総額 | 約130万(税込) |
| 治療する際に起こる メリット |
リジットな義歯、長期の使用可能 |
| 治療する際に起こる リスク・副作用 |
歯根破折 |